
現在、日本の認知症患者数は約500万人とされています。認知症予備群である軽度認知障害 (mild cognitive impairment, MCI) の方はさらに400万人います。一説では、MCIの方の8割が5年後には認知症に移行すると言われ、厚生労働省によると2025年の全国の認知症患者は、少なくとも700万人に上ると予測されています。この数字はむしろ低めに見積もったもので、研究者の間では2025年の認知症患者数は約1,000万人になると考えられています。少子化・核家族化により家族が出来る認知症への対応が限られている今日、認知症は医学はもちろん、社会、経済を含む我が国の喫緊の課題です。
世界に目を転じてみると、認知症が地球規模の問題であることが分かります。2013年12月にロンドンで“G8認知症サミット”の初回会合が開催されました。それによると、世界で認知症に費やされる金額は年60兆円にのぼり、これはロシアの国家予算の約1.5倍に相当します。また、認知症患者の60%は中・低所得国に存在しますが、国家的対策を講じているのは先進国を含めわずか10数か国に過ぎません。今後は平均寿命の世界的延伸、経済格差の増大から、全世界で認知症は大問題となっていくと思われます。今も世界各地で宗教や主義・主張の違いによる戦闘・戦争が絶えません。しかし“老い”はそれらの如何を問わず、等しくすべての人に訪れます。無益な戦いは止めて、人類共通の敵である認知症に、世界が手を携えて立ち向かうときが来ていると私は考えます。
寿命が延びれば高齢者が増え、認知症が増える‥では、認知症の増大は避けては通れない、手の施しようのない事象なのでしょうか?ここにひとつの報告があります。英国では20年以上前から、認知症予防に力を入れてきました。具体的には、高血圧や糖尿病などいわゆるメタボリック症候群のコントロールを推奨し、野菜などのビタミンの摂取、運動の重要性などを説いて回りました。その結果、1989~1994年に比し、2008~2011年での認知症の発症率が初めて低下に転じたのです (Matthews, 2013)※1。それまで認知症の発症率を調べると増加一辺倒だった中で、この報告は研究者の間に大きな反響を呼びました。英国では長年の取り組みの成果がようやく発症率の減少という目に見える形で現れた、つまり認知症はある程度、予防可能なことをこの報告は示しています。
認知症ときくと多くの人はもの忘れを連想するでしょう。もの忘れが多くの認知症患者の主症状であることは確かです。しかし、もの忘れはあくまで健忘症で、認知症とは異なります。認知症というにはもの忘れだけでは不十分で、それにプラスαが加わったとき、初めて認知症ということができます。

図1 認知症とは?
そのプラスαとは何でしょうか?それは生活障害です。人や物の名前が出てこない、あれ・それなどの代名詞が増えたなどは、ほぼすべての高齢者にみられます。これらは正常な老化現象であり、認知症とはいいません。なぜなら、そのようなもの忘れは、その人の生活にとって少なくとも大きな支障とはならないからです。認知症というからには、もの忘れが原因でその人の生活に障害が生じている、あるいはその人の教育レベルや職歴、これまでのパフォーマンスからみて現在のそれが単なる老化では説明できないくらいに低下してきていることが必要です (図1)。
認知症の症状は、大きく「中核症状」と「BPSD (behavioral and psychological symptoms of dementia)」 に分けられます (図2)。
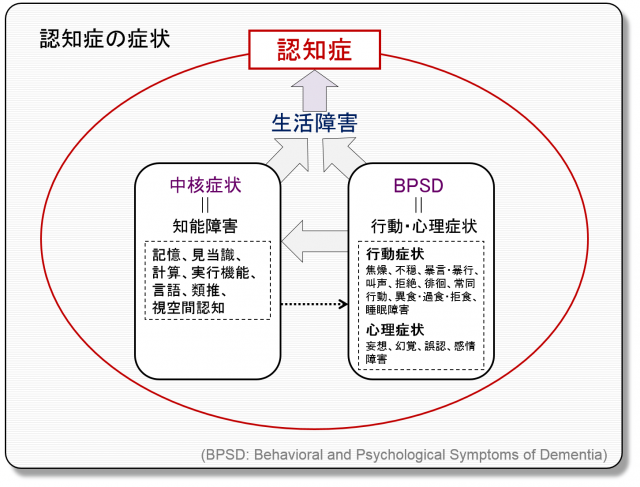
図2 認知症の症状
「中核症状」とは、いわゆる認知機能障害のことで、もの忘れが代表です。認知症で生じる認知機能障害は、もの忘れ以外にもたくさんあります。例えば“手際”や“段取り”の障害である実行機能障害はもう一つの重要な中核症状です。
「BPSD」は、認知症患者の行動・心理上の症状のことで、前者には徘徊や暴力、暴言、後者には幻覚、妄想などが含まれます。以前は周辺症状と言われていましたが、中核症状と同等に (ときにはそれよりも) 患者の療養・介護の成否を決定すること、“中核”に対する“周辺”という言葉のために医師や介護者が「たいしたことはないもの」「とるに足らないもの」との間違った概念をもってしまう恐れのあることから、本邦でもBPSDという英語がそのまま用いられています。BPSDは中核症状に影響を与えます。例えば、興奮や妄想があると知的機能も混乱を来しやすいです。一方。中核症状がBPSDに影響するかは、結論は出ていません。認知症への治療や予防、対応というときには、中核症状とBPSDの両者が対象となり得ます。
認知症の薬物療法以外をまとめて、「非薬物療法 (non-pharmacological intervention) 」と呼びます。非薬物療法が対象とするのは、患者の認知機能障害、BPSD、生活障害であり、認知症患者の症状すべてです。
非薬物療法には次のようなものが含まれます:運動療法 (physical exercise)、認知刺激療法 (cognitive stimulation)、回想法 (life review)、現実見当識訓練 (reality orientation)、光療法 (light therapy)、音楽療法 (music therapy)。
2017年に発行された「認知症疾患治療ガイドライン2017」(日本神経学会編)によると、認知症の非薬物療法の中で有効性がほぼ確立しているのは、運動療法のみです。運動療法は、健常高齢者と軽度認知障害 (MCI) の患者の認知症の発症予防・進行抑制に有効とされ、推奨グレード1 (強い推奨)・エビデンス強度B (中等度の根拠) が与えられています。運動療法以外はすべて、推奨グレード 2 (弱い推奨)・エビデンス強度 C (弱い根拠) です。
そのような中、音楽療法のBPSDへの有効性について初めて本ガイドラインに、推奨グレードやエビデンスレベルは付与されていない見解として記載がなされました。この10年間で音楽療法がBPSDの治療や発症予防に有効であるという多数の介入研究・メタアナリシスが報告されており、音楽療法のBPSDへの有効性はエビデンスとしてほぼ確立していると言えます。
非薬物療法は多くの施設、デイサービスで行われていますが、現時点でのエビデンスは総じて弱いです。それは決して非薬物療法の効果が乏しいからではなく、科学的に十分な質を伴った報告の少ないことが原因です。今後の良質な研究の蓄積が期待されます。
→「2.御浜-紀宝プロジェクト/スキャン・プロジェクト」に続く(全3回)

専門:神経内科学、神経心理学、認知症医療学